
Acredita-se que o diabetes se desenvolva em quem consome muitos doces. Na verdade, esta é uma patologia muito mais complexa, que depende apenas parcialmente da nutrição e pode se desenvolver em qualquer pessoa.
Diabetes mellitus: definição da doença
O diabetes mellitus (DM) é um grupo de doenças associadas a distúrbios metabólicos. Pessoas com diabetes não conseguem digerir os carboidratos adequadamente. Como resultado, a concentração de glicose (açúcar no sangue) aumenta significativamente.
A glicose é um tipo de açúcar que serve como principal fonte de energia do corpo.
O excesso de glicose tem efeito tóxico e destrói as paredes dos vasos sanguíneos, fibras nervosas e órgãos internos.
O diabetes mellitus se desenvolve por vários motivos. Alguns tipos da doença são de origem genética, enquanto outros estão relacionados ao estilo de vida ou a fatores ambientais.
O nome da doença foi dado pelos antigos gregos. Traduzido do grego, διαβαίνω significa "passar", que se refere ao principal sintoma de diabetes mellitus, poliúria ou micção frequente. Por causa disso, uma pessoa perde líquidos continuamente e se esforça para reabastecê-los bebendo o máximo de água possível.
No entanto, nem sempre é esse o caso. Algumas formas de diabetes podem desenvolver-se de forma assintomática por muito tempo ou manifestar-se de forma tão leve que a pessoa nem percebe que algo deu errado. E mesmo com o curso típico da doença, muitos anos se passam antes que o excesso de glicose no sangue leve ao desenvolvimento dos sintomas da doença. Além disso, durante todo esse tempo a pessoa está em estado de hiperglicemia e, no momento do diagnóstico, já apresenta graves distúrbios irreversíveis nos rins, vasos sanguíneos, cérebro, nervos periféricos e retina.
A doença causa danos significativos ao corpo. Sem tratamento, o excesso de glicose pode levar à deterioração da função dos rins, do coração e das células nervosas. Mas tais complicações podem ser evitadas. Os médicos modernos possuem medicamentos e técnicas bastante eficazes para o tratamento do diabetes.
Prevalência
Em 2019, a diabetes foi a causa direta de 1, 5 milhões de mortes em todo o mundo. Além disso, em quase metade dos casos a doença foi fatal em pessoas com menos de 70 anos. A outra metade dos pacientes morreu devido a complicações da doença: insuficiência renal, danos cardíacos e vasculares.

Além dos humanos, os animais também sofrem de diabetes. Por exemplo, cães e gatos.
De 2000 a 2019, a taxa de mortalidade por diabetes nos países desenvolvidos aumentou 3% e nos países de rendimento médio-baixo 13%. Ao mesmo tempo, a probabilidade de morte por complicações da doença em pessoas com idade entre 30 e 70 anos diminuiu 22% em todo o mundo. Acredita-se que isso se deva ao melhor diagnóstico do diabetes e aos métodos eficazes para a prevenção precoce de suas complicações.
Classificação do diabetes
Em nosso país utilizamos a classificação do diabetes mellitus aprovada pela Organização Mundial da Saúde em 1999.
Diabetes mellitus tipo I
Com esse tipo de doença, o pâncreas de uma pessoa produz pouco do hormônio insulina, necessário para transportar a glicose para as células. Como resultado, a glicose que entra no sangue não pode ser completamente absorvida pelas células, permanece nos vasos, é transportada para os tecidos e os destrói gradualmente.
Dependendo da causa da disfunção pancreática, o diabetes tipo I é dividido em dois subtipos: imunomediado e idiopático.
Diabetes mellitus imunomediadao resultado da destruição autoimune das células pancreáticas, devido à qual o sistema imunológico ataca erroneamente seu próprio tecido saudável. O diabetes normalmente começa na infância ou adolescência, mas pode se desenvolver em pessoas de todas as idades.
O diabetes imunomediado está frequentemente associado a outras doenças autoimunes, como doença de Graves, tireoidite de Hashimoto, doença de Addison, vitiligo ou anemia perniciosa.
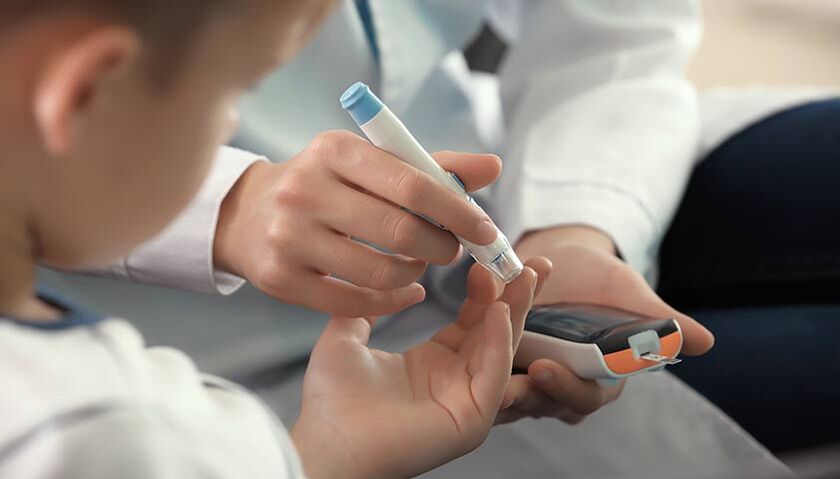
O diabetes mellitus tipo 1 se desenvolve mais frequentemente em crianças e adolescentes, embora possa ocorrer em qualquer idade.
Diabetes mellitus idiopática.Uma variante rara da doença. Esses pacientes não apresentam sinais laboratoriais de dano autoimune, mas são observados sintomas de deficiência absoluta de insulina.
Diabetes mellitus tipo II
Nesse caso, o pâncreas produz insulina suficiente, mas as células são insensíveis ou resistentes a ela, por isso não conseguem absorver a glicose e ela se acumula no sangue.
Dependendo da causa principal, o diabetes mellitus tipo II é dividido em diabetes mellitus tipo II com resistência à insulina predominante e deficiência relativa de insulina e diabetes mellitus tipo II com secreção predominante de insulina prejudicada com ou sem resistência à insulina.
Outros tipos específicos de diabetes
Outras formas específicas da doença incluem patologias com componente genético pronunciado, associadas a doenças infecciosas ou ao uso de determinados medicamentos, entre outras.
Defeitos genéticos na função das células β pancreáticasaqueles tipos de doenças em cujo desenvolvimento um gene defeituoso está claramente estabelecido.
Defeitos genéticos na ação da insulinao desenvolvimento da patologia está associado à ação periférica da insulina, que é interrompida devido a mutações no gene do receptor de insulina.
Doenças do pâncreas exócrino.Por exemplo, pancreatite crônica e outras patologias inflamatórias.
Endocrinopatiaspatologias associadas à secreção excessiva de outros hormônios, como acromegalia, doença de Cushing, hipertireoidismo.
Diabetes induzido por medicamentos ou produtos químicos, pode ocorrer durante o uso de substâncias hormonalmente ativas, agonistas α e β-adrenérgicos, medicamentos psicoativos, diuréticos e quimioterápicos.
Diabetes associado a doenças infecciosas.Via de regra, a doença se desenvolve devido a infecções virais (patógenos: vírus Coxsackie, rubéola, vírus Epstein Barr).
Formas incomuns de diabetes imunomediada.Por exemplo, síndrome de imobilidade e rigidez, lúpus eritematoso sistêmico.
Outras síndromes genéticas, às vezes combinado com diabetes.
Diabetes mellitus gestacional
Aparece pela primeira vez durante a gravidez e é caracterizada por uma diminuição da sensibilidade das células à glicose. Acredita-se que a doença se desenvolva devido a um desequilíbrio hormonal. Após o parto, a condição volta ao normal ou pode evoluir para diabetes tipo II.
Causas do diabetes
O diabetes mellitus se desenvolve por vários motivos, incluindo distúrbios genéticos e autoimunes, doenças pancreáticas crônicas e hábitos alimentares.
Causas comuns de diabetes:
- mau funcionamento do sistema imunológico, devido ao qual ataca as células pancreáticas;
- distúrbios genéticos que prejudicam a sensibilidade dos tecidos à glicose, alteram o funcionamento do pâncreas e reduzem ou interrompem completamente a síntese da insulina necessária à absorção da glicose;
- infecções virais Vírus Coxsackie, rubéola, Epstein Barr, retrovírus podem penetrar nas células do pâncreas e destruir o órgão;
- doenças crônicas que afetam o pâncreas, fibrose cística, pancreatite, hemocromatose;
- doenças endócrinas, síndrome de Cushing, acromegalia;
- toxinas (por exemplo, rodenticidas, que são usados para matar roedores, metais pesados, nitratos);
- hábitos alimentares excesso de gorduras e carboidratos simples na dieta podem levar à obesidade e diminuição da sensibilidade das células à insulina;
- medicamentos, alguns medicamentos hormonais (em particular, glucocorticosteróides), certos medicamentos para o tratamento de doenças do coração e do sistema nervoso, preparações de vitaminas B (se consumidas em excesso).
Fatores de risco para diabetes
Dependendo do tipo de diabetes, os fatores de risco para a doença variam.
Fatores de risco para diabetes tipo I:
- hereditariedade - a probabilidade de adoecer é maior se parentes consangüíneos tiverem diabetes;
- Algumas infecções virais (por exemplo, rubéola, mononucleose infecciosa) podem desencadear uma reação autoimune no organismo, fazendo com que o sistema imunológico ataque as células pancreáticas.

O excesso de peso não causa diabetes tipo I, mas aumenta o risco de desenvolver diabetes tipo II.
Os fatores de risco mais comuns para diabetes mellitus tipo II, que não estão diretamente relacionados ao aumento dos níveis de glicose no sangue: excesso de peso, sedentarismo, gravidez, etc.
Durante a atividade física, a glicose é decomposta ativamente para produzir substâncias energéticas fornecidas com os alimentos, bem como as reservas de gordura do próprio corpo, que são utilizadas como substrato. Com a obesidade, o volume e, consequentemente, a área das membranas de gordura e outras células contendo inclusões lipídicas aumentam, a densidade relativa dos receptores de insulina por unidade de área diminui, como resultado, as células tornam-se menos sensíveis à insulina e absorvem glicose pior.
Fatores de risco para diabetes mellitus tipo II:
- sobrepeso e obesidade;
- estilo de vida sedentário (sem atividade física, a glicose é decomposta mais lentamente, de modo que as células podem se tornar menos sensíveis à insulina);
- diabetes mellitus em parentes consangüíneos;
- idade superior a 45 anos;
- pré-diabetes é uma condição na qual o nível de glicose no sangue permanece no limite superior do normal por muito tempo. Diz-se que o pré-diabetes está presente se a análise mostrar valores de 5, 6 a 6, 9 mmol/l;
- diabetes mellitus durante a gravidez (diabetes gestacional);
- nascimento de filho com peso superior a 4 kg;
- depressão;
- doenças cardiovasculares;
- hipertensão arterial (pressão acima de 140/90 mm Hg);
- níveis elevados de colesterol de alta densidade "ruim" (mais de 0, 9 mmol/l) e triglicerídeos (mais de 2, 82 mmol/l);
- síndrome dos ovários policísticos.
Sintomas de diabetes
O diabetes mellitus tipo I geralmente se manifesta como sintomas pronunciados, outros tipos da doença podem se desenvolver despercebidos por muito tempo;
Sintomas comuns de diabetes:
- sede forte;
- fraqueza;
- micção frequente;
- enurese noturna em crianças que nunca fizeram xixi na cama;
- perda repentina de peso sem motivo aparente;
- forte sensação constante de fome;
- infecções frequentes do trato urinário ou infecções fúngicas.
Separadamente, existem os chamados sintomas secundários do diabetes mellitus, que aparecem nos estágios mais avançados da doença e sinalizam complicações.
Sintomas secundários de diabetes:
- comichão na pele;
- náusea;
- vomitar;
- dor abdominal;
- boca seca;
- fraqueza muscular;
- visão embaçada;
- feridas que não cicatrizam;
- dormência nos dedos das mãos ou dos pés;
- acantose nigricans escurecimento da pele do pescoço, axilas, cotovelos e joelhos;
- dermopatia diabética manchas pigmentadas com atrofia e descamação da pele, localizadas nas curvas das extremidades inferiores, muitas vezes aparecem devido à má cicatrização de feridas nas pernas;
- bolhas de pênfigo diabético nas extremidades inferiores, variando em tamanho de alguns milímetros a vários centímetros. Ocorre mais frequentemente em pacientes idosos com diabetes de longa duração;
- dor de cabeça;
- cheiro de acetona da boca.
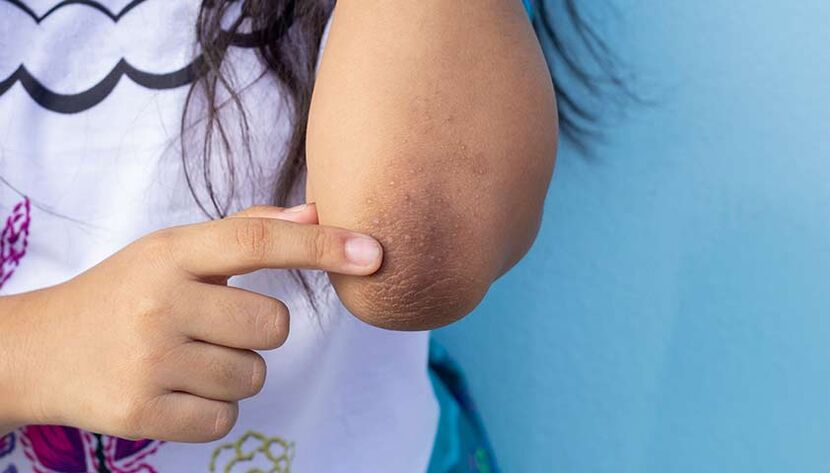
Acantose nigricans, ou escurecimento da pele do pescoço, joelhos, cotovelos e axilas, pode ser um sinal de diabetes.
Complicações do diabetes
As complicações geralmente se desenvolvem em pacientes com diabetes mellitus avançado e incluem retinopatia, nefropatia e polineuropatia.
A destruição de grandes vasos leva à aterosclerose, infarto do miocárdio, acidente vascular cerebral e encefalopatia.
O monitoramento constante da glicemia e o uso de medicamentos para diminuir seu nível podem prevenir ou retardar complicações irreversíveis do diabetes.
Além disso, a regeneração de pequenos vasos é perturbada. Por causa disso, as feridas no corpo não cicatrizam bem. Assim, mesmo um pequeno corte pode se transformar em uma úlcera purulenta profunda.
Coma diabético
O coma diabético é uma complicação do diabetes associada a níveis muito altos ou, inversamente, baixos de açúcar no sangue.
Dependendo da concentração de glicose no sangue, o coma diabético é dividido em dois tipos: hipoglicêmico (associado à diminuição dos níveis de açúcar) e hiperglicêmico (causado pelo aumento do seu nível).
Coma hipoglicêmicogeralmente ocorre em pessoas com diabetes que estão em terapia com insulina.
A causa desse coma é o excesso de insulina, que impede o corpo de aumentar os níveis de glicose no sangue para níveis normais. Muitas vezes isso acontece quando a dose de insulina é calculada incorretamente ou a dieta é interrompida, em que a quantidade de insulina administrada não corresponde à porção de carboidratos dos alimentos ingeridos.
Precursores do coma hipoglicêmico:
- tremendo no corpo,
- arrepios,
- tontura,
- nervosismo ou ansiedade
- fome severa
- náusea,
- visão embaçada,
- distúrbio do ritmo cardíaco.
"Regra 15" para parar a hipoglicemia no diabetes:
Se o seu nível de "açúcar" estiver reduzido, você deve ingerir 15 g de carboidratos rápidos (beber suco, tomar um comprimido de glicose) e medir a glicemia após 15 minutos. Se o nível estiver baixo, coma mais 15 g de carboidratos rápidos. Repita essas etapas até que o açúcar suba para pelo menos 3, 9 mmol/l.
Em casos raros, o nível baixo de açúcar no sangue pode causar desmaio. Nessa situação, ele precisa de uma injeção urgente do hormônio glucagon, que é realizada por um funcionário da ambulância.
Algumas pessoas acreditam erroneamente que uma pessoa em coma hipoglicêmico precisa que um líquido doce seja colocado na boca. No entanto, este não é o caso e pode causar asfixia (sufocação).
Coma hiperglicêmicoacompanhada por uma falta aguda de insulina, que pode ser causada por estresse severo ou dose insuficiente de insulina após as refeições.

Diz-se que ocorre hiperglicemia perigosa se o nível de glicose no sangue exceder 13, 9 mmol/L.
Sintomas de hiperglicemia:
- sede forte
- micção frequente,
- fadiga extrema
- visão embaçada,
- cheiro de acetona ou hálito frutado,
- nausea e vomito,
- dor abdominal,
- respiração rápida.
Se esses sintomas aparecerem, você deve sentar-se o mais rápido possível, pedir a outras pessoas que chamem uma ambulância ou chamar você mesmo uma ambulância.
Diagnóstico de diabetes mellitus
Se uma pessoa apresentar sintomas de aumento das concentrações de açúcar no sangue: sede constante, micção frequente, fraqueza geral, visão turva, dormência nos membros, deve consultar um clínico geral o mais rápido possível.
Mas na maioria das vezes, o diabetes mellitus se desenvolve de forma assintomática, por isso é recomendado que todas as pessoas façam um teste de triagem uma vez por ano para detectar a doença nos estágios iniciais e prevenir o desenvolvimento de complicações.
Qual médico devo contatar se suspeitar de diabetes mellitus?
Via de regra, as pessoas recorrem primeiro a um clínico geral. Se houver suspeita de diabetes, ele encaminha para um especialista especializado que trata de patologias metabólicas, um endocrinologista.
Durante a consulta, o médico fará um levantamento e exame e, para confirmar o diagnóstico e determinar a gravidade do diabetes, prescreverá exames laboratoriais e instrumentais.
Inspeção
Se houver suspeita de diabetes, o médico esclarecerá o histórico médico: casos da doença em parentes consangüíneos, patologias crônicas do pâncreas, estilo de vida, doenças infecciosas recentes.
Não há sinais específicos de diabetes que possam ser detectados durante o exame.
Durante o exame, o médico também avaliará o estado da pele: no diabetes mellitus podem aparecer áreas escuras de acantose nigricans. Além disso, um especialista pode realizar um teste rápido de glicose. Exceder os valores normais é motivo para um exame aprofundado.
Métodos de pesquisa laboratorial
Para o diagnóstico, é prescrito um teste de glicemia. Seu alto nível, juntamente com sintomas característicos como sede constante, micção frequente e doenças infecciosas frequentes, é um sinal claro de diabetes.
A concentração de glicose no sangue é medida usando um dos seguintes testes: teste de glicose plasmática em jejum e pós-prandial, nível de hemoglobina glicada (HbA1c), que reflete o nível médio de açúcar no sangue nos últimos 3 meses.
Um nível de HbA1c não superior a 6, 0% (42 mmol/l), um nível de glicose não superior a 5, 5 mmol/l é considerado normal.
Para fazer um diagnóstico preciso, o estudo é realizado pelo menos duas vezes em dias diferentes. Se os resultados forem ambíguos, é realizado um teste de tolerância à glicose, que permite identificar a sensibilidade celular prejudicada à glicose.
Além disso, seu médico pode solicitar exames adicionais para distinguir o diabetes tipo 1 do diabetes tipo 2: um teste de autoanticorpos e um teste de corpos cetônicos na urina.
Os anticorpos geralmente estão presentes em pessoas com diabetes tipo I e corpos cetônicos com diabetes tipo II.
Para avaliar a sensibilidade das células à insulina, o médico pode solicitar um exame para calcular o índice HOMA-IR (Modelo de avaliação da homeostase da resistência à insulina), que leva em consideração o nível de glicose e insulina no sangue.
Se houver suspeita de formas hereditárias de diabetes, os especialistas podem recomendar testes genéticos para identificar mutações associadas a formas hereditárias de diabetes mellitus e intolerância à glicose.
Métodos instrumentais de pesquisa
Os exames instrumentais ajudam a identificar complicações do diabetes: danos à retina, danos ao coração, vasos sanguíneos, rins e distúrbios de condução nervosa.
Um exame de ultrassom de órgãos internos é prescrito para avaliar a condição dos rins e do pâncreas. Além disso, o médico pode encaminhar o paciente para um ECG para detectar anormalidades no coração.
Para diagnosticar distúrbios visuais, você precisará consultar um oftalmologista. Durante um exame oftalmológico, o médico avalia o estado da retina e examina a córnea através de uma lâmpada de fenda ou de um oftalmoscópio.
Tratamento da diabetes
Não há cura para o diabetes. A terapia visa manter níveis aceitáveis de glicose no sangue e prevenir complicações da doença.
Pessoas diagnosticadas com diabetes precisam medir regularmente os níveis de glicose no sangue, injetar insulina para diabetes tipo 1 ou tomar comprimidos para diabetes tipo 2, ou injetar insulina para controlar os níveis de açúcar no sangue.
Para prevenir complicações da doença, seu médico pode recomendar outros medicamentos. Por exemplo, medicamentos para controlar a pressão arterial, diluir o sangue e prevenir doenças cardiovasculares, bem como medicamentos que reduzem o colesterol no sangue.
Monitorando os níveis de glicose no sangue
Para monitorar os níveis de glicose no sangue, são utilizados glicosímetros clássicos e modernos sistemas de monitoramento contínuo.
Um glicosímetro é um dispositivo equipado com uma agulha fina. Uma pessoa pica o dedo e pinga sangue em uma tira de teste especial. O glicosímetro mostra imediatamente o resultado.
Os sistemas de monitoramento são sensores instalados no ombro, estômago ou perna. Esses sensores monitoram constantemente os níveis de glicose no sangue. Os dados do dispositivo são baixados automaticamente para um monitor especial ou para um aplicativo no telefone. Esses dispositivos podem sinalizar picos de açúcar no sangue, traçar curvas de glicose ao longo de períodos de tempo, enviar informações ao seu médico e até fazer recomendações sobre medidas de emergência e de rotina e a necessidade de mudar as táticas de tratamento do diabetes.
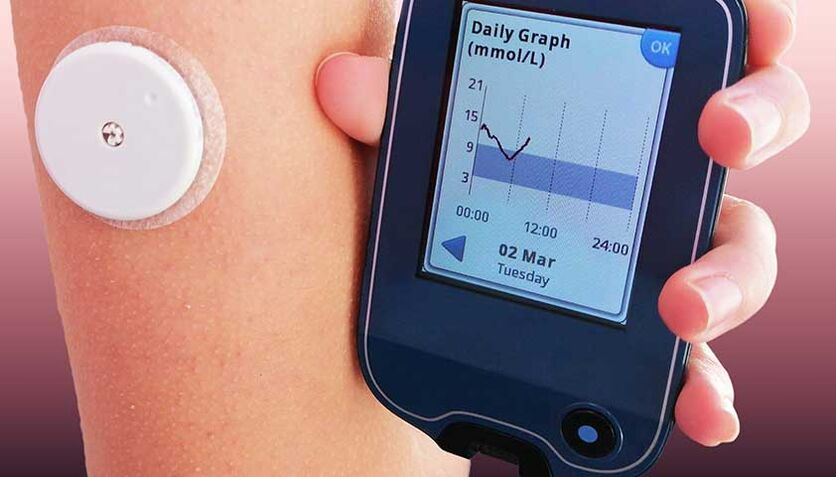
Usar o sistema de monitoramento não faz mal; não é sentido no corpo.
Dieta para diabetes
Não existe uma dieta especial para pessoas com diabetes, mas é importante que as pessoas com esse diagnóstico contem a quantidade de carboidratos que ingere todos os dias e mantenham um diário alimentar.
Contagem de carboidratos
Os carboidratos são os que mais afetam os níveis de açúcar no sangue, por isso é importante que as pessoas com diabetes não os eliminem, mas sim os contem.
A contagem de carboidratos é a base da dieta de pessoas com diabetes que fazem terapia com insulina. Para fazer isso, use a unidade de pão de parâmetro universal (XE).
1 XE corresponde a aproximadamente 15 g de carboidratos líquidos ou 20–25 g de pão e aumenta os níveis de glicose no sangue em uma média de 2, 77 mmol/l. Para absorver essa quantidade de glicose, é necessária uma dose de insulina de 1, 4 unidades.
A quantidade de carboidratos na dieta de uma pessoa com diabetes tipo I, em média, não deve ultrapassar 17 unidades de pão por dia.
A quantidade de carboidratos que uma pessoa com diabetes normalmente tolera varia de pessoa para pessoa e depende do peso, do nível de atividade física, das necessidades diárias de calorias e de como o corpo metaboliza os carboidratos.
Você pode calcular a quantidade necessária de carboidratos por dia com um nutricionista ou médico. Depois de converter os carboidratos que você ingere em unidades de pão, seu médico o ajudará a determinar a quantidade de insulina necessária para absorver a glicose. Com o tempo, a pessoa aprenderá a calcular isso sozinha.
Além disso, existem outras recomendações alimentares para pessoas com diabetes:
- limitar a ingestão calórica de todos os pacientes com excesso de peso;
- minimizar o teor de gorduras (principalmente de origem animal) e açúcares nos alimentos;
- consumir carboidratos principalmente de vegetais, grãos integrais e laticínios;
- excluir ou limitar o consumo de bebidas alcoólicas (não mais que 1 unidade convencional para mulheres e 2 unidades convencionais para homens por dia).
Previsão e prevenção do diabetes mellitus
O diabetes mellitus é uma doença crônica que não pode ser completamente curada. Mas os medicamentos e as mudanças no estilo de vida mais saudável ajudam a evitar complicações e retardar a progressão da doença.
Sem tratamento, o prognóstico do diabetes mellitus é desfavorável: uma pessoa pode morrer devido a danos no sistema cardiovascular.
Maneiras de prevenir o diabetes:
- atividade física regular;
- dieta variada com quantidade suficiente de fibras, proteínas, gorduras e carboidratos;
- controle de peso saudável;
- redução do consumo de álcool;
- abandonar o álcool e o fumo.
Nutrição para prevenção do diabetes mellitus tipo II
Uma parte importante da prevenção do diabetes tipo II é uma dieta saudável e variada. O princípio, ou método, de um prato saudável foi desenvolvido para esse fim.
O Método do Prato Saudável divide os alimentos em cinco grupos principais: frutas e vegetais, carboidratos de liberação lenta, laticínios, proteínas e gorduras. Você pode combinar esses grupos usando um prato normal. Frutas e vegetais devem representar um terço ou metade disso. Carboidratos lentos um terço ou um pouco mais. O restante é ocupado por laticínios, um pouco mais de alimentos proteicos e uma pequena parte por gorduras.

Comer de acordo com o princípio de um prato saudável: metade são fibras, ⅓ carboidratos lentos, o restante são alimentos proteicos.
Além disso, outros princípios importantes da alimentação saudável devem ser observados:
- beba de acordo com a sede;
- coma menos sal, não mais do que uma colher de chá (5–6 g) por dia;
- limitar o consumo de gorduras trans (encontradas em muitos produtos de fast food preparados e processados, bolos e doces);
- reduzir o consumo de gorduras saturadas (encontradas em pastéis doces, carnes gordurosas, enchidos, manteiga e banha);
- coma menos açúcar, não mais que 7 colheres de chá (30 g) por dia.

























